Нейрофиброматоз
[neurofibromatosis, греч. neuron нерв + фиброма
(лат. основа fibromat-) + -ōsis; синоним: болезнь Реклингхаузена,
множественный невриноматоз] — наследственное заболевание, относящееся к
группе факоматозов, характеризующееся образованием множественных нейрофибром и
пигментных пятен главным образом на коже и слизистых оболочках,
сопровождающееся неврологическими, психическими и гормональными нарушениями, а
также изменениями в костях. Впервые как самостоятельное заболевание описан в
1882 г. немецким патологом Реклингхаузеном
(F.D. Recklinghausen).
При Н. могут поражаться все ткани и
органы, но чаще кожа, подкожная клетчатка, нервные сплетения, в т.ч.
межмышечное (мейсснерово) и подслизистое (ауэрбахово), нервные стволы и
корешки. Обычно узлы Н. располагаются на туловище, шее и конечностях (рис.
1), редко на подошвах и ладонях, слизистой оболочке полости рта, еще
реже поражаются кости и железы внутренней секреции.
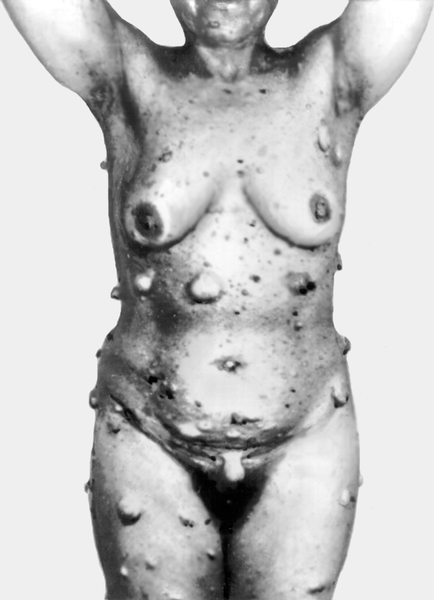
Мужчины заболевают примерно в 2 раза
чаще, чем женщины. Иногда заболевание носит наследственный или семейный
характер и поражает членов одной и той же семьи в 3—5 поколениях. Довольно
часто при Н. обнаруживают различные врожденные пороки развития, слабоумие,
нарушения зрения и слуха, искривление позвоночника и др.
Этиология не выяснена. Большинство авторов придерживаются
теории дизонтогенетического происхождения Н., другие связывают его с нарушением
функции щитовидной железы, надпочечников.
Патологическая
анатомия. При Н. обнаруживают множественные
различной формы нейрофибромы или, реже, невриномы диаметром от 2 мм до нескольких сантиметров, иногда
встречаются опухоли массой до 15 кг.
Нередко множественные узлы располагаются по ходу нерва и его разветвлений, что
создает картину так называемой плексиформной невромы (рис. 2). Ее
разновидность — слоновоподобная форма Н. (рис. 3) —
характеризуется выраженной гиперплазией и гипертрофией дермы. 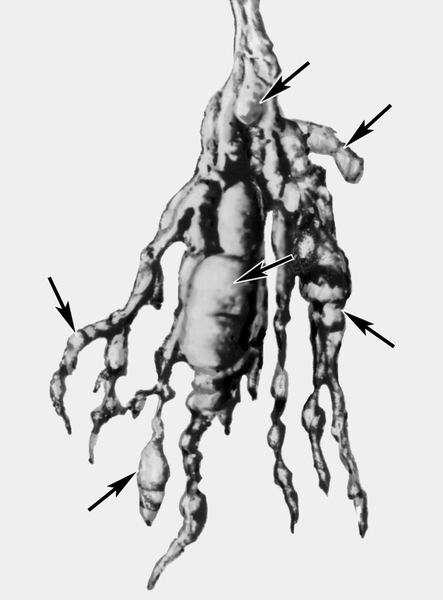 
Пигментные пятна от светло-бежевого до
темно-коричневого цвета обычно локализуются на коже туловища и конечностей,
реже на лице, шее, слизистой оболочке полости рта. Они имеют гладкую
поверхность, не выступают над уровнем кожи. При гистологическом исследовании
пигментных пятен обнаруживается диффузное скопление в сосочковом слое дермы
меланобластов, меланоцитов с включением меланина в цитоплазме.
При Н. часто отмечаются
атрофические и деструктивные изменения костей, в ряде случаев возникают
экзостозы. Изменения костей при Н. связаны с общими трофическими
расстройствами, а также с давлением на кость опухолевых узлов.
Клиническая картина. Первые клинические симптомы заболевания
обнаруживаются сразу же после рождения или в детском возрасте, но могут
возникать впервые и у взрослых. Они связаны в основном с появлением на коже, в
подкожной клетчатке и по ходу нервных стволов опухолевых узлов. В некоторых
случаях в области поражения могут возникать зоны анастезии или гипералгезии,
редко наблюдаются судороги, парезы, параличи. У больных нередко отмечается
некритичное отношение к себе и окружающим. Дети, больные Н., отстают в
физическом и умственном развитии.
При поражении корешков спинного мозга в
клинической картине преобладают симптомы сдавления спинного мозга с ранними
параличами и парезами соответственно уровню поражения. Сдавление жизненно
важных органов (например, при локализации узлов в области шеи и средостения)
может вызвать нарушения их функции; сдавление дыхательных путей сопровождается
нарастающим затруднением дыхания; сдавление кровеносных и лимфатических сосудов
приводит к местному нарушению кровообращения, отеку и др. Множественные
опухолевые узлы, особенно на нижних конечностях, иногда создают картину
слоновости в результате нарушения лимфооттока.
По
преимущественной локализации поражения различают очаговую, периферическую и
центральную формы Н. При очаговой форме поражаются одна из областей тела,
например туловище, или один орган, например желудок. Периферическая форма
характеризуется поражением нескольких областей тела. Центральная форма
возникает в результате первичного поражения головного мозга.
При малигнизации один из узлов Н.
прогрессивно увеличивается в размерах, под кожей просвечивает крупнопетлистая
сеть расширенных вен, смещаемость опухоли при пальпации ограничена. В
дальнейшем может наступить изъязвление узла с распадом и кровотечением.
Диагноз устанавливают на основании анамнеза, клинической
картины, данных рентгенологических и морфологических исследований.
Рентгенологическое исследование направлено главным образом на выявление
поражений скелета и применяется в основном для более полной оценки распространенности
и выраженности процесса. Для выраженного Н. характерна деформация позвоночника
в виде сколиоза и кифосколиоза грудного отдела, возможны краевые дефекты тел
позвонков, их суставных и поперечных отростков, расширение межпозвоночных
отверстий и эрозии их краев, узуры нижних краев задних отделов ребер, вызванные
давлением нейрофиброматозных узлов.
Длинные трубчатые кости могут быть
атрофичными, изогнутыми, иногда же, наоборот, гипертрофированными, утолщенными
(рис.
4). Компактное вещество в гипертрофированной кости утолщено. На ее
поверхности видны периостальные гребни, иногда обнаруживаются и параостальные
окостенения, идущие параллельно костным поверхностям. Встречающиеся иногда
внутрикостные нейрофиброматозные узлы в трубчатых костях выглядят как
ограниченные вздутия и кистовидные образования. 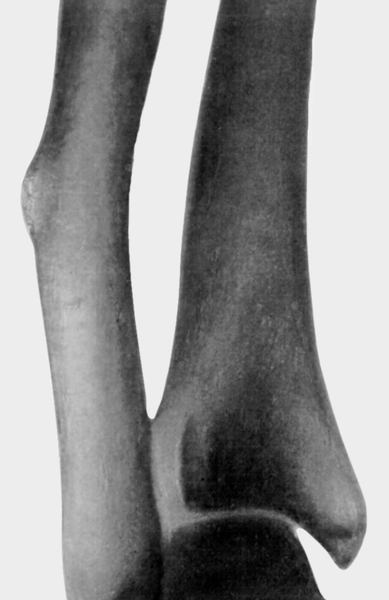
При вовлечении в патологический процесс
костей черепа обнаруживается его асимметрия, особенно на лице. В костях свода
черепа возможны дефекты и узуры, участки атрофии кости или явления гиперостоза.
Глазницы асимметричны, в их костных стенках также могут обнаруживаться дефекты.
В ряде случаев увеличивается турецкое седло. При поражении черепных нервов
расширяются их костные каналы, например внутренний слуховой проход или
отверстие зрительного нерва. Иногда наблюдается изолированное поражение
суставов по типу деформирующего артроза.
Дифференциальный диагноз проводят в
основном с липоматозом
болезненным и цистицеркозом.
Лечение оперативное.
Показаниями для него являются резкая болезненность или изъязвление опухоли,
затруднение движений, сдавление или смещение жизненно важных органов. В
некоторых случаях к нему прибегают с косметической целью. Поскольку поражения
множественные, удаление всех измененных тканей, как правило, не представляется
возможным. При оперативном лечении слоновоподобной формы Н. возникает
необходимость последующей кожной пластики. Оперативное удаление одного из узлов
в ряде случаев может привести к прогрессированию процесса с резким увеличением
размеров других узлов.
Прогноз, как правило, благоприятный. Малигнизация наступает
редко. Трудоспособность при очаговой форме Н. обычно не страдает, при
распространенном поражении — резко снижается.
Профилактика. Во избежание прогрессирования Н. рекомендуется
избегать случайной травматизации опухолевых узлов; больные Н. не должны
подвергаться чрезмерной инсоляции и переутомляться.
| 

